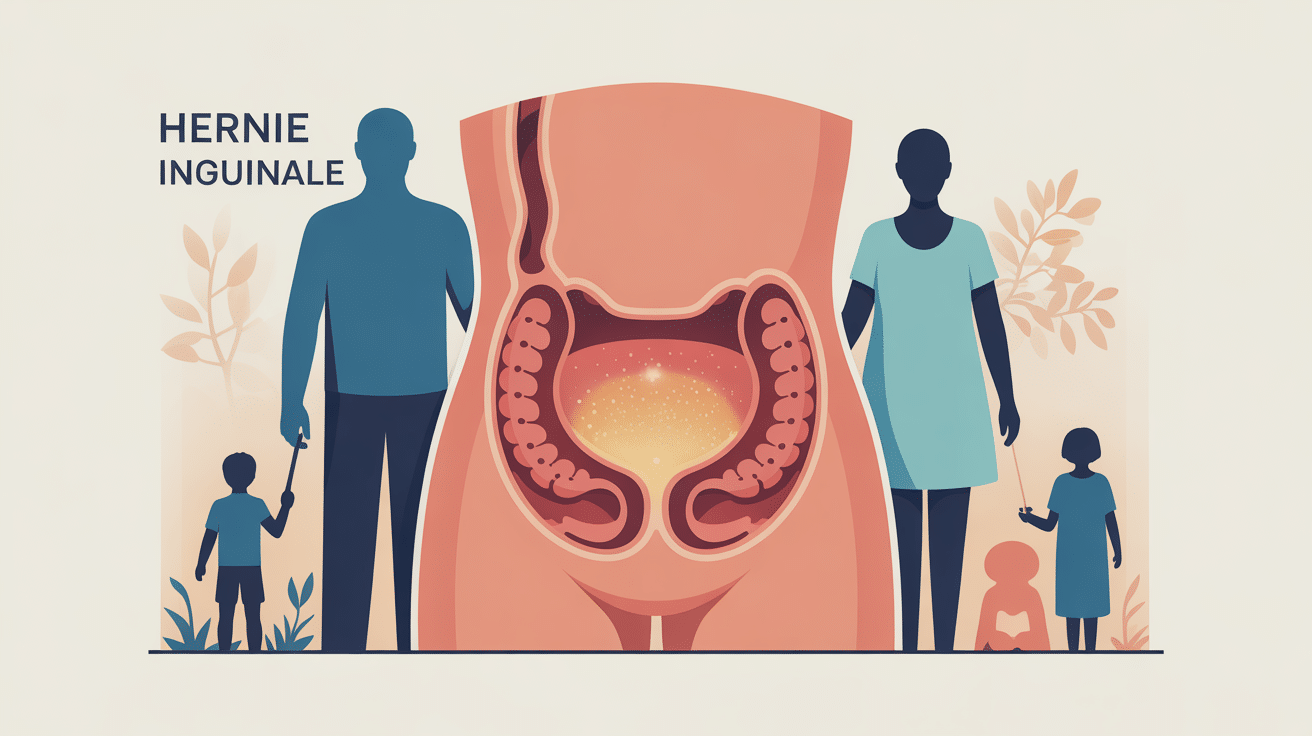
Vous vous interrogez sur la nécessité d’une opération pour une hernie inguinale, sur le déroulement concret de l’intervention et sur les risques réels ? La réponse courte : l’opération est le seul traitement curatif, mais elle n’est pas toujours urgente et les techniques actuelles sont bien maîtrisées. Une hernie inguinale correspond au passage d’une partie du contenu abdominal à travers un point de faiblesse de la paroi, créant cette bosse caractéristique dans l’aine. Dans cet article, vous trouverez les réponses essentielles sur l’indication chirurgicale, l’urgence éventuelle et les suites opératoires, puis un décryptage clair des options techniques, de la préparation et de la convalescence pour vous aider à décider sereinement avec votre chirurgien.
Comprendre la hernie inguinale et savoir si l’opération est nécessaire
Avant de penser bloc opératoire, il est clé de bien comprendre ce qu’est une hernie inguinale et à quel moment l’intervention devient recommandée. Cette section répond directement à la grande question : dois-je vraiment me faire opérer, et quand ? Elle pose aussi les bases pour mieux saisir les explications de votre chirurgien.
Comment reconnaître une hernie inguinale et différencier les situations bénignes
Une hernie inguinale se manifeste le plus souvent par une petite boule ou un renflement dans l’aine, plus visible en position debout, lors d’un effort ou quand vous toussez. Cette tuméfaction disparaît généralement quand vous vous allongez et que vous la repoussez délicatement avec la main. Elle peut être totalement indolore ou donner une gêne variable : tiraillements, sensation de pesanteur en fin de journée, inconfort lors de la marche ou du sport.
Le diagnostic repose principalement sur l’examen clinique réalisé par votre médecin traitant ou un chirurgien. Le praticien palpe la région inguinale et vous demande de tousser pour observer le comportement de la hernie. Une échographie de la paroi abdominale peut être prescrite en cas de doute diagnostique, notamment pour différencier une hernie d’un ganglion, d’un kyste ou d’une autre masse inguinale.
La plupart des hernies inguinales évoluent lentement et restent longtemps peu symptomatiques. Il est important de distinguer ces situations bénignes des complications aiguës qui nécessitent une prise en charge rapide.
Quand l’opération d’une hernie inguinale devient-elle vraiment indispensable
L’intervention chirurgicale est généralement recommandée lorsque la hernie provoque des douleurs régulières, gêne vos activités quotidiennes ou professionnelles, ou augmente progressivement de volume. Contrairement à une idée reçue, une hernie inguinale ne guérit jamais spontanément chez l’adulte et le port d’un bandage herniaire n’est qu’une solution temporaire peu efficace.
L’opération devient une urgence absolue en cas de hernie étranglée ou incarcérée. Cette complication survient lorsque le contenu de la hernie se coince dans l’orifice pariétal et ne peut plus être repoussé dans l’abdomen. Les signes d’alerte sont une douleur intense et brutale dans l’aine, une hernie dure et tendue, des nausées ou vomissements, parfois un arrêt des gaz et des selles. Dans ce cas, il faut consulter en urgence car la partie d’intestin coincée risque de se nécroser en quelques heures.
Chez certains patients âgés, fragiles ou présentant de lourdes contre-indications à la chirurgie, une simple surveillance peut être discutée avec le médecin si la hernie reste très petite et totalement asymptomatique. Cette approche reste exceptionnelle car le risque d’étranglement, même faible, existe toujours.
Hernie inguinale chez l’homme, la femme et l’enfant : enjeux spécifiques
Chez l’homme adulte, la hernie inguinale représente environ 90% des hernies de la paroi abdominale. Elle est liée à une faiblesse naturelle du canal inguinal, zone de passage des vaisseaux spermatiques. Les facteurs favorisants incluent le port répété de charges lourdes, la toux chronique, la constipation avec efforts de poussée, le surpoids et l’âge. La hernie peut être directe (passage à travers la paroi postérieure affaiblie) ou indirecte (passage par l’orifice inguinal profond).
Chez la femme, la hernie inguinale est nettement plus rare, environ cinq fois moins fréquente que chez l’homme. Le diagnostic impose parfois de bien éliminer d’autres causes de douleurs pelviennes ou de masses inguinales comme un kyste de Nuck, un ganglion lymphatique ou une pathologie gynécologique. Le risque d’étranglement serait légèrement supérieur chez la femme, ce qui justifie une attitude plutôt chirurgicale.
Chez l’enfant, la hernie inguinale est le plus souvent congénitale, liée à la persistance d’un canal péritonéo-vaginal qui aurait dû se fermer avant la naissance. Elle touche environ 3 à 5% des nouveau-nés, avec une prédominance masculine nette. L’opération est proposée assez rapidement après le diagnostic, généralement avant l’âge de 1 an, pour éviter le risque d’étranglement qui est plus élevé chez le nourrisson.
Préparer l’opération de hernie inguinale et choisir la bonne technique
Une fois l’indication posée, surgissent les questions concrètes : type d’anesthésie, technique ouverte ou cœlioscopique, durée d’hospitalisation. Cette partie vous aide à comprendre les options possibles, les étapes de préparation et ce que vous pouvez légitimement demander lors de la consultation pré-opératoire.
Comment se déroule la consultation pré-opératoire et le bilan avant chirurgie
Lors de la consultation chirurgicale, le praticien confirme le diagnostic de hernie inguinale par l’examen clinique et évalue vos symptômes ainsi que votre état de santé général. Il recense vos antécédents médicaux et chirurgicaux, vos traitements en cours, vos éventuelles allergies. Cette étape permet d’identifier les facteurs de risque et d’adapter la technique opératoire à votre situation personnelle.
Le chirurgien vous présente la technique envisagée : chirurgie ouverte ou cœlioscopique, utilisation ou non d’une prothèse (filet synthétique), type de fixation. Il détaille les risques et bénéfices de chaque option pour votre cas précis. C’est le moment de poser toutes vos questions sur le déroulement concret, la durée d’hospitalisation et les suites opératoires.
Un bilan pré-anesthésique est ensuite programmé avec le médecin anesthésiste, généralement dans les semaines précédant l’intervention. Il comprend un interrogatoire, un examen clinique et selon votre âge et vos antécédents, des examens complémentaires : prise de sang, électrocardiogramme, radiographie pulmonaire. L’anesthésiste adapte vos traitements habituels si nécessaire, notamment les anticoagulants ou les médicaments pour le diabète. Des consignes précises vous sont remises concernant le jeûne pré-opératoire et les médicaments à prendre ou arrêter.
Technique ouverte ou cœlioscopie pour la hernie inguinale : comment trancher
La chirurgie ouverte ou méthode de Lichtenstein reste la technique la plus pratiquée en France. Elle consiste à réaliser une incision de 6 à 8 cm au niveau du pli de l’aine, à réduire le contenu de la hernie dans l’abdomen, puis à renforcer la paroi en plaçant une prothèse synthétique (filet). Cette intervention dure environ 45 minutes et peut se faire sous anesthésie générale, rachianesthésie ou parfois locale. Ses avantages : technique éprouvée, taux de récidive très faible (moins de 2%), réalisable chez tous les patients.
La cœlioscopie (ou laparoscopie) utilise trois petites incisions de 5 à 10 mm par lesquelles on introduit une caméra et des instruments. Le chirurgien travaille à l’intérieur de l’abdomen pour placer la prothèse derrière la paroi défaillante. Cette approche offre généralement une récupération plus rapide, moins de douleurs post-opératoires immédiates et un résultat esthétique supérieur. Elle est particulièrement intéressante en cas de hernie bilatérale (des deux côtés) ou de récidive après chirurgie ouverte.
Cependant, la cœlioscopie nécessite une anesthésie générale, dure un peu plus longtemps (environ 1 heure) et n’est pas adaptée à tous les patients : elle est déconseillée en cas de troubles de la coagulation sévères, d’interventions abdominales multiples antérieures ou de certaines contre-indications à l’insufflation de gaz dans l’abdomen. Le choix dépend donc de plusieurs critères : taille et type de hernie, vos antécédents, l’expertise du chirurgien et vos préférences après information éclairée.
| Critères | Chirurgie ouverte | Cœlioscopie |
|---|---|---|
| Taille des incisions | 6 à 8 cm | 3 incisions de 5 à 10 mm |
| Anesthésie | Générale, rachianesthésie ou locale | Générale obligatoire |
| Durée opératoire | 30 à 45 minutes | 60 minutes environ |
| Récupération | Standard | Souvent plus rapide |
| Indications spécifiques | Tous types de hernies | Hernies bilatérales, récidives |
Quelle anesthésie pour une opération de hernie inguinale et quels impacts
L’anesthésie générale consiste en une perte de conscience complète sous respirateur. Elle est nécessaire pour la cœlioscopie et souvent choisie pour la chirurgie ouverte car elle garantit un confort total et permet au chirurgien de travailler dans les meilleures conditions. Vous ne ressentez rien pendant l’intervention et ne gardez aucun souvenir du bloc opératoire.
La rachianesthésie ou anesthésie péridurale est une anesthésie locorégionale qui endort uniquement la partie inférieure du corps. Une piqûre est réalisée dans le bas du dos pour injecter le produit anesthésiant autour de la moelle épinière. Vous restez conscient mais ne ressentez rien en dessous de la taille. Cette technique peut être préférée chez certains patients présentant des problèmes respiratoires ou cardiaques, car elle préserve la fonction respiratoire spontanée.
L’anesthésie locale avec sédation légère est parfois proposée pour la chirurgie ouverte chez des patients sélectionnés. Le chirurgien injecte un anesthésique directement dans la région inguinale et vous recevez en complément des médicaments pour vous détendre. Cette option est moins fréquente mais peut convenir à des patients très âgés ou fragiles.
L’anesthésiste échange avec vous sur vos antécédents, vos craintes et les options possibles pour adapter au mieux la prise en charge. Il vous donne des consignes précises : jeûne strict d’au moins 6 heures avant l’intervention, arrêt du tabac recommandé plusieurs semaines avant (le tabac retarde la cicatrisation), ajustement de certains médicaments comme les anticoagulants ou les traitements du diabète.
L’opération de hernie inguinale en pratique : durée, douleur et risques réels
Vient ensuite le cœur des préoccupations : comment se déroule l’opération au bloc, combien de temps cela dure, à quel niveau de douleur vous attendre et quels sont les risques concrets de complications. Cette section se veut très pratique, pour que vous puissiez visualiser chaque étape et relativiser certaines peurs fréquentes.
Comment se passe une opération de hernie inguinale du bloc à la sortie
Le jour de l’intervention, vous arrivez à jeun au service de chirurgie ambulatoire ou en hospitalisation conventionnelle. Après les formalités administratives et la vérification de votre dossier, vous êtes installé en salle de pré-anesthésie où l’équipe soignante vous prépare : pose d’une perfusion, vérification de l’identité et du site opératoire, parfois prémédication pour vous détendre.
L’intervention elle-même dure en moyenne 30 minutes à 1 heure selon la technique choisie et la complexité de la hernie. Une fois au bloc opératoire, l’anesthésie est réalisée selon le protocole défini. Le chirurgien réduit ensuite le contenu de la hernie dans l’abdomen, retire le sac herniaire si nécessaire, puis renforce la paroi inguinale. Dans la majorité des cas, il place une prothèse synthétique (filet ou mesh) qui sera colonisée par vos propres tissus dans les semaines suivantes, créant ainsi une réparation solide et durable.
Après la fermeture de la ou des incisions, vous êtes transféré en salle de réveil (SSPI) où vous restez surveillé pendant environ 2 heures. L’équipe contrôle votre réveil, votre douleur, votre tension artérielle et l’absence de complications immédiates. Une fois les critères de sortie validés (patient réveillé, douleur contrôlée, capacité à uriner, absence de saignement), vous pouvez regagner votre chambre.
La plupart des patients repartent le jour même en ambulatoire, généralement 4 à 6 heures après l’intervention, accompagnés par un proche. Une ordonnance d’antalgiques et les consignes de surveillance vous sont remises. Une hospitalisation de 24 à 48 heures peut être préférée chez les personnes âgées, isolées ou présentant des comorbidités.
Douleur après opération de hernie inguinale : à quoi vous attendre concrètement
Les douleurs post-opératoires sont généralement modérées et bien contrôlées par les antalgiques prescrits systématiquement : paracétamol, parfois associé à un anti-inflammatoire non stéroïdien ou un antalgique de palier 2. La plupart des patients décrivent une sensation de tiraillement, de gêne ou de tension dans l’aine plutôt qu’une véritable douleur aiguë.
Le premier jour, l’inconfort est maximal avec une note moyenne de 3 à 5 sur 10 sur l’échelle de la douleur. Cette gêne diminue progressivement sur 3 à 7 jours. Vous pouvez aussi observer quelques bleus (ecchymoses) qui descendent parfois vers les organes génitaux ou la cuisse, un léger gonflement ou une sensation d’engourdissement cutané autour de la cicatrice : ces manifestations sont normales et disparaissent spontanément.
Il est important de prendre vos antalgiques de manière régulière les premiers jours, sans attendre que la douleur soit insupportable. Cette approche préventive assure un meilleur confort et facilite la reprise des mouvements. L’application de glace (poche froide protégée par un linge) par périodes de 15 minutes peut également soulager.
Une douleur très intense, qui ne cède pas aux antalgiques, qui s’aggrave après 48 heures ou qui s’accompagne de fièvre, de rougeur importante ou d’écoulement au niveau de la plaie doit vous conduire à recontacter rapidement l’équipe chirurgicale. Ces signes peuvent indiquer une complication qui nécessite une évaluation médicale.
Quels sont les risques et complications possibles après chirurgie de la hernie
Comme toute intervention chirurgicale, l’opération de hernie inguinale comporte des risques que votre chirurgien doit vous exposer clairement. Il est important de distinguer les complications fréquentes mais bénignes des complications rares mais graves.
L’hématome (accumulation de sang sous la peau) survient chez environ 5 à 10% des patients. Il se résorbe généralement spontanément en quelques semaines mais peut nécessiter une ponction évacuatrice s’il est volumineux. Le sérome (collection de liquide lymphatique) est également fréquent et bénin, disparaissant sans traitement particulier.
L’infection du site opératoire touche moins de 2% des cas. Elle se manifeste par une rougeur, une chaleur, un gonflement douloureux et parfois un écoulement purulent. Un traitement antibiotique est alors nécessaire, rarement un geste de drainage. Le risque infectieux est réduit par les mesures d’asepsie rigoureuses au bloc et la préparation cutanée pré-opératoire.
La douleur chronique inguinale (persistant au-delà de 3 mois) concerne environ 5 à 10% des opérés, mais elle reste sévère et invalidante dans moins de 2% des cas. Elle peut être liée à une irritation ou une lésion d’un nerf sensitif (ilio-inguinal, ilio-hypogastrique, génito-fémoral) lors de la dissection. Les techniques modernes de fixation de la prothèse visent à limiter ce risque.
La récidive de la hernie après chirurgie avec prothèse est devenue rare : moins de 1 à 2% à 5 ans avec la technique de Lichtenstein, environ 2 à 4% après cœlioscopie. Elle peut survenir en cas de reprise trop précoce d’efforts intenses, de facteurs favorisants non corrigés (toux chronique, constipation) ou de défaut technique.
Les complications graves comme une lésion intestinale, vasculaire ou vésicale sont exceptionnelles (moins de 0,5%), surtout lors de chirurgie ouverte. Le risque anesthésique général est également très faible chez un patient en bonne santé, de l’ordre de 1 pour 100 000.
- Hématome ou sérome : 5 à 10% (bénins)
- Infection : moins de 2%
- Douleur chronique invalidante : moins de 2%
- Récidive : 1 à 4% selon la technique
- Complications graves : moins de 0,5%
Convalescence après hernie inguinale : reprise du travail, sport et précautions

Après l’opération, beaucoup de patients se demandent combien de temps ils seront ralentis et quand ils pourront reprendre une vie normale. Cette dernière partie détaille les grandes étapes de la récupération, la gestion du quotidien et les signes qui doivent alerter, pour que vous retrouviez vos activités en confiance.
Combien de temps dure la convalescence après une opération de hernie inguinale
La marche est non seulement possible mais recommandée dès le jour même de l’intervention. Se lever et marcher régulièrement favorise la circulation sanguine, réduit le risque de phlébite et accélère la récupération. Une fatigue générale est normale les premiers jours, liée à l’anesthésie et au stress chirurgical : reposez-vous mais alternez avec des périodes de mobilisation douce.
Les activités de la vie courante (se laver, s’habiller, manger) sont généralement reprises dès le retour à domicile, en respectant votre confort. Vous pouvez monter et descendre les escaliers prudemment, conduire après quelques jours si vous êtes à l’aise (vérifiez les conditions de votre assurance), et reprendre progressivement les tâches ménagères légères.
La durée de l’arrêt de travail varie considérablement selon votre métier. Pour un travail sédentaire de bureau, 1 à 2 semaines suffisent généralement. Pour un travail nécessitant la station debout prolongée ou la marche, comptez 2 à 3 semaines. Pour un travail physique avec port de charges, manipulation ou efforts soutenus, l’arrêt peut s’étendre de 4 à 6 semaines. Votre chirurgien adapte cette durée à votre situation lors de la consultation de contrôle.
Les fils de suture sont le plus souvent résorbables et disparaissent seuls. Si des agrafes ou des fils non résorbables ont été utilisés, ils sont retirés vers le 10ème jour au cabinet ou par une infirmière à domicile. Vous pouvez prendre une douche dès le lendemain de l’opération en séchant bien la cicatrice, mais évitez les bains, la piscine et la mer pendant 2 à 3 semaines.
Reprise du sport et port de charges après chirurgie de la hernie inguinale
La reprise sportive doit être progressive et adaptée à chaque discipline. Les activités douces comme la marche rapide peuvent être débutées dès la première semaine, le vélo d’appartement ou la natation tranquille vers la 3ème semaine, toujours en l’absence de douleur.
Les sports d’endurance modérée (jogging léger, vélo sur route) sont généralement autorisés après 4 à 6 semaines. Pour les activités plus intenses impliquant des efforts de poussée abdominale (musculation, tennis, football, sports de combat), il est préférable d’attendre 6 à 8 semaines et d’obtenir l’accord de votre chirurgien.
Le port de charges lourdes doit être évité pendant les 6 premières semaines au minimum. Concrètement, ne soulevez pas plus de 5 kg le premier mois, puis augmentez progressivement. Les efforts violents, les abdominaux classiques et les exercices de gainage intense doivent être retardés pour laisser à la prothèse le temps de s’intégrer parfaitement à vos tissus et à la cicatrisation de se consolider.
Un programme de reprise graduée, parfois avec l’aide d’un kinésithérapeute, permet de retrouver force et confiance sans risquer une récidive ou une douleur chronique. Votre thérapeute peut vous guider sur les bons gestes, le renforcement musculaire adapté et la proprioception de la région inguinale.
| Période post-opératoire | Activités autorisées |
|---|---|
| J0 à J7 | Marche douce, activités quotidiennes légères |
| Semaine 2-3 | Vélo d’appartement, natation calme, reprise travail sédentaire |
| Semaine 4-6 | Jogging léger, reprise travail physique progressif |
| Après 6-8 semaines | Sports intenses, musculation, port de charges selon validation médicale |
Signes anormaux après opération de hernie inguinale à surveiller sans délai
Certains signes doivent vous alerter et justifier un contact rapide avec l’équipe chirurgicale ou une consultation en urgence. Une rougeur importante autour de la cicatrice, qui s’étend progressivement, associée à une chaleur locale, un gonflement douloureux ou de la fièvre (température supérieure à 38,5°C), doit faire suspecter une infection du site opératoire. Un écoulement purulent ou malodorant confirme cette hypothèse.
Un renflement qui réapparaît dans la région opérée peut évoquer plusieurs situations : un hématome volumineux dans les premiers jours (masse molle, parfois fluctuante), un sérome (collection liquide bénigne) ou plus rarement une récidive précoce de la hernie. Si ce gonflement s’accompagne d’une douleur intense et brutale, cela peut signaler une complication nécessitant une prise en charge urgente.
Une douleur qui s’aggrave au lieu de diminuer après 48 heures, qui ne cède pas aux antalgiques prescrits ou qui devient pulsatile et lancinante mérite une réévaluation médicale. De même, une difficulté à uriner persistante, des nausées et vomissements répétés ou un essoufflement inhabituel doivent vous conduire à consulter.
En cas de doute, ne restez pas seul avec vos inquiétudes : il vaut toujours mieux un appel rassurant à l’équipe soignante qu’un retard de prise en charge d’une vraie complication. Les coordonnées du service et les consignes de surveillance vous sont systématiquement remises à la sortie. La plupart des cliniques et hôpitaux proposent une ligne téléphonique dédiée pour répondre à vos questions dans les jours suivant l’intervention.
En conclusion, l’opération de hernie inguinale est aujourd’hui une intervention très bien codifiée, avec des résultats excellents et un taux de complications faible lorsqu’elle est réalisée dans de bonnes conditions. La décision chirurgicale se prend sereinement avec votre médecin, en pesant les bénéfices d’une réparation définitive face aux risques minimes de l’intervention. Une bonne préparation, le respect des consignes post-opératoires et une reprise progressive de vos activités vous permettront de retrouver rapidement une vie normale, débarrassée de cette gêne inguinale.