La dyshidrose provoque de petites vésicules sur les mains ou les pieds, souvent très démangeantes et parfois douloureuses. Vous vous demandez si ces cloques récidivantes correspondent à ce problème de peau et comment les soulager durablement. Voici un guide structuré pour comprendre la dyshidrose, l’identifier, la traiter et limiter les poussées au quotidien.
Comprendre la dyshidrose et savoir la reconnaître
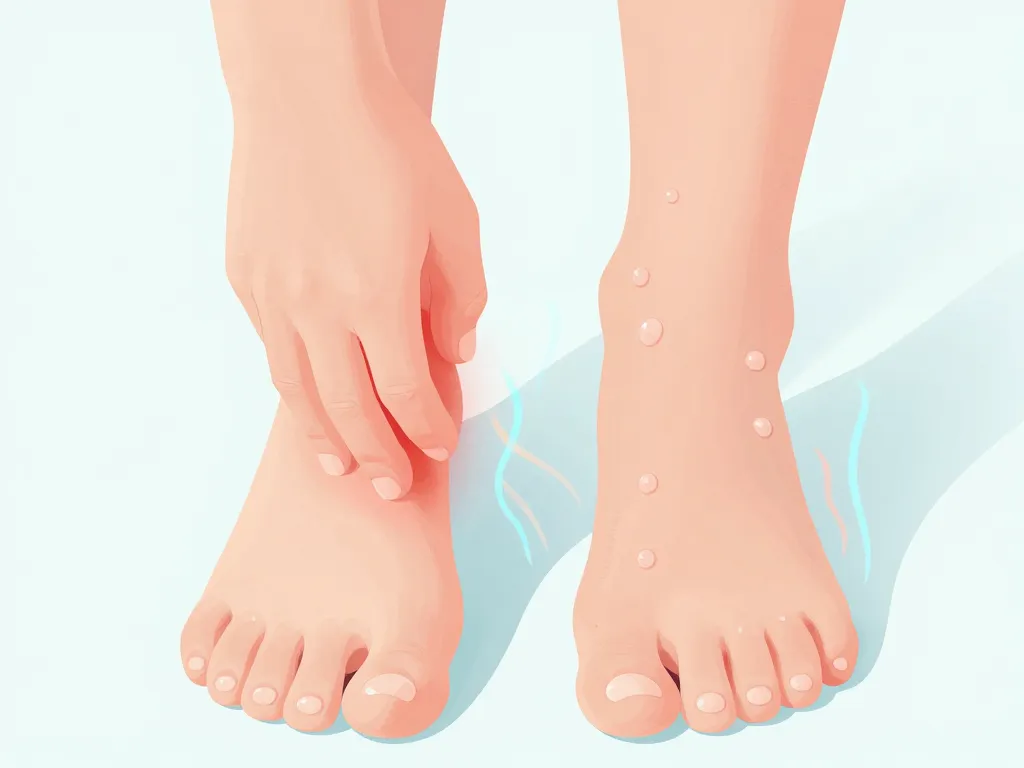
Avant de parler traitements, il est essentiel de bien cerner ce qu’est la dyshidrose et en quoi elle se distingue des autres eczémas. En comprenant ses mécanismes, ses symptômes typiques et ses facteurs déclenchants, vous pourrez mieux en parler avec votre dermatologue et suivre des soins adaptés.
Comment reconnaître une dyshidrose sur les mains ou les pieds au quotidien
La dyshidrose se manifeste par de petites vésicules profondes, remplies de liquide clair, souvent regroupées sur les paumes, les côtés des doigts ou la plante des pieds. Ces bulles mesurent généralement entre 1 et 3 millimètres et apparaissent comme des grains de riz sous la peau. Elles s’accompagnent de démangeaisons intenses, parfois de brûlures, avant même que les cloques ne soient visibles.
Les premières sensations sont souvent une tension cutanée et des picotements. Après quelques jours, les vésicules se dessèchent naturellement, la peau pèle et laisse place à une desquamation importante. Entre les poussées, la peau peut rester épaissie, sèche, parfois fissurée, notamment au niveau des articulations des doigts, ce qui peut gêner les gestes du quotidien comme l’écriture ou la préparation des repas.
Différences entre dyshidrose et autres formes d’eczéma des extrémités
Contrairement à un eczéma de contact classique qui réagit directement après exposition à un allergène, la dyshidrose touche surtout les zones palmoplantaires et se présente en petites bulles serrées, presque enchâssées dans la peau. L’eczéma atopique, lui, atteint davantage les plis des coudes et des genoux chez l’adulte, avec des plaques rouges et sèches plutôt que des vésicules.
Le psoriasis des mains et des pieds montre des plaques bien délimitées, épaisses, souvent squameuses, alors que la dyshidrose reste plus localisée en petits groupements de bulles. Les mycoses présentent une bordure nette, souvent circulaire, avec des squames blanchâtres et une atteinte possible des ongles. Un avis dermatologique est souvent nécessaire pour trancher, surtout en cas de chronicité ou d’échec des traitements. Le dermatologue peut s’appuyer sur un examen clinique précis, parfois complété par des tests spécifiques.
Quels sont les principaux facteurs déclenchant une poussée de dyshidrose
La dyshidrose est fréquente chez les personnes ayant un terrain atopique ou un eczéma dans leur histoire personnelle ou familiale. Le stress émotionnel arrive en tête des déclencheurs : une période d’examens, un déménagement ou des tensions professionnelles précèdent souvent une poussée. La transpiration excessive, la chaleur, l’humidité créent un environnement propice aux vésicules, surtout l’été ou lors du port prolongé de gants ou chaussures fermées.
Certains métaux comme le nickel ou le cobalt, présents dans les bijoux fantaisie, les pièces de monnaie, les outils ou même certains aliments, peuvent déclencher des réactions. Les irritants chimiques rencontrés au travail (coiffure, bâtiment, restauration, santé) fragilisent la barrière cutanée. Il n’y a généralement pas un seul responsable, mais une combinaison de facteurs qui s’additionnent et font céder la résistance de la peau.
Causes, facteurs de risque et formes de dyshidrose
La dyshidrose est multifactorielle : génétique, environnement, allergie de contact, transpiration excessive ou stress peuvent s’imbriquer. Comprendre cette mosaïque de causes possibles vous aide à repérer ce qui, chez vous, entretient les crises et à adapter votre mode de vie.
Pourquoi la dyshidrose apparaît-elle chez certaines personnes et pas d’autres
Il existe souvent un terrain atopique, avec une peau plus sèche et plus réactive de manière générale. Certaines personnes possèdent une barrière cutanée naturellement plus perméable, laissant pénétrer plus facilement allergènes et irritants. Cette fragilité peut être héréditaire : si vos parents ou frères et sœurs ont souffert d’eczéma ou d’allergies, votre risque augmente.
Les variations hormonales jouent également un rôle, notamment chez les femmes qui constatent des poussées autour des règles ou durant la grossesse. Le tabac affaiblit les défenses naturelles de la peau et favorise l’inflammation. Un environnement professionnel exposant aux produits chimiques, aux détergents ou à l’humidité permanente (personnel de santé, coiffeurs, agents d’entretien) multiplie les agressions quotidiennes de la peau.
Dyshidrose, allergies et métaux : quel lien avec le nickel et le cobalt
Chez certains patients, la dyshidrose est directement liée à une allergie de contact à des métaux. Le nickel se retrouve dans les bijoux fantaisie, les boutons de jean, les fermetures éclair, certaines pièces de monnaie, des ustensiles de cuisine, voire des aliments comme le chocolat, les noix, les légumineuses ou les conserves. Le cobalt accompagne souvent le nickel dans les alliages métalliques et certains colorants.
Des tests épicutanés, appelés patch-tests, permettent de confirmer une allergie. Le dermatologue applique différents allergènes dans le dos pendant 48 heures, puis observe les réactions cutanées. Si une allergie est confirmée, l’éviction des sources principales de nickel ou cobalt devient une stratégie efficace pour réduire significativement la fréquence des poussées.
| Sources de nickel | Alternatives possibles |
|---|---|
| Bijoux fantaisie | Bijoux en or, argent massif, titane |
| Boutons de jean | Couvrir avec un patch, choisir des boutons plastiques |
| Ustensiles de cuisine | Privilégier inox de qualité, verre, bois |
| Aliments riches en nickel | Réduire chocolat, noix, légumineuses en période de crise |
Comment le stress, la transpiration et la chaleur aggravent les poussées
Le stress modifie le fonctionnement du système immunitaire et peut déclencher ou amplifier une poussée de dyshidrose. Lors d’une période tendue, le corps libère du cortisol et d’autres hormones qui perturbent l’équilibre de la peau. Beaucoup de patients constatent que leurs mains se couvrent de vésicules quelques jours après un événement stressant.
La transpiration excessive des mains ou des pieds, aggravée par la chaleur ou des chaussures fermées, macère la peau et la rend plus vulnérable. La sueur contient du sel et d’autres substances qui irritent la peau fragilisée. Porter des chaussures en synthétique toute la journée ou des gants en caoutchouc sans protection en coton crée un environnement chaud et humide idéal pour déclencher une crise. Adapter vos habitudes fait souvent une différence sensible sur la fréquence des poussées.
Traitements médicaux et soins locaux pour apaiser la dyshidrose
Même si la dyshidrose peut être très inconfortable, il existe des traitements efficaces pour soulager les démangeaisons, réduire l’inflammation et espacer les poussées. L’objectif est de combiner traitements médicamenteux, soins quotidiens et, si besoin, prise en charge des facteurs associés comme la transpiration ou les allergies.
Quels traitements propose le dermatologue en cas de dyshidrose persistante
En première intention, le dermatologue prescrit généralement des dermocorticoïdes locaux de classe forte, en cures courtes mais efficaces. Ces crèmes ou pommades réduisent rapidement l’inflammation et les démangeaisons. Elles s’appliquent une à deux fois par jour pendant 7 à 15 jours, avec une diminution progressive pour éviter l’effet rebond.
Dans les formes sévères ou réfractaires, d’autres options existent. Les inhibiteurs de la calcineurine comme le tacrolimus ou le pimécrolimus peuvent être utilisés en relais des corticoïdes. La photothérapie par UVB ou PUVA donne de bons résultats chez certains patients, avec des séances régulières sur plusieurs semaines. Pour les cas très handicapants, des traitements systémiques comme la ciclosporine, le méthotrexate ou les biothérapies peuvent être discutés. Le choix dépend de la sévérité, de la fréquence des poussées et de votre état de santé global.
Soins quotidiens, crèmes et routines pour calmer démangeaisons et sécheresse
Une hydratation quotidienne avec des crèmes émollientes épaisses aide à restaurer la barrière cutanée. Choisissez des produits sans parfum, hypoallergéniques, riches en glycérine, urée ou céramides. Appliquez-les plusieurs fois par jour, surtout après chaque lavage des mains, sur peau encore légèrement humide pour emprisonner l’eau.
Il est conseillé d’éviter les savons agressifs, les gels hydroalcooliques répétés et les douches trop chaudes qui entretiennent la sécheresse. Préférez des syndets ou pains dermatologiques sans savon, à pH neutre. En phase aiguë, des bains tièdes avec de l’amidon ou de l’avoine colloïdale apaisent les démangeaisons. Des compresses d’eau thermale ou de permanganate de potassium dilué peuvent assécher les vésicules suintantes. Le froid, appliqué via des compresses réfrigérées, soulage temporairement les démangeaisons intenses.
Quand faut-il consulter rapidement pour une dyshidrose des mains ou des pieds
Une douleur importante, une rougeur intense qui s’étend rapidement, un suintement abondant jaunâtre ou verdâtre doivent alerter. Ces signes peuvent évoquer une surinfection bactérienne nécessitant un traitement antibiotique local ou général. La présence de fièvre, de frissons ou de ganglions douloureux impose une consultation rapide.
De manière générale, si les lésions durent plus de trois semaines malgré les soins, s’étendent à d’autres zones du corps, récidivent toutes les quelques semaines ou perturbent significativement votre vie professionnelle et personnelle, un dermatologue doit être consulté. Un diagnostic précis permet d’éviter les traitements inadaptés et de bénéficier d’une prise en charge globale incluant recherche d’allergie et adaptation du mode de vie.
Prévenir les récidives et mieux vivre avec une dyshidrose chronique
Pour beaucoup de patients, la dyshidrose évolue par poussées, parfois sur plusieurs années. L’enjeu est alors de réduire leur fréquence, de limiter l’impact sur la vie professionnelle et personnelle, et d’apprendre à mieux gérer les périodes à risque.
Gants, lessive, eau et produits ménagers : adapter son environnement quotidien
Limiter le contact prolongé avec l’eau, les détergents, les solvants et autres irritants est essentiel. Pour faire la vaisselle ou le ménage, portez des gants en vinyle ou nitrile sur une paire de gants fins en coton qui absorbent la transpiration. Ne gardez pas les gants plus de 15 à 20 minutes d’affilée pour éviter la macération.
Choisissez une lessive douce, hypoallergénique, sans parfum ni enzymes agressives. Lancez un cycle de rinçage supplémentaire pour éliminer tous les résidus. Pour la vaisselle, privilégiez un liquide vaisselle doux ou des produits écologiques, et rincez abondamment. Séchez-vous les mains par tamponnement plutôt que par frottement, puis appliquez immédiatement votre crème émolliente.
Comment ajuster son mode de vie pour réduire stress, transpiration et poussées
Identifier les périodes plus stressantes et prévoir des moyens simples de gestion fait une vraie différence. La respiration profonde, la cohérence cardiaque, le yoga, la méditation ou simplement une marche quotidienne aident à réguler le stress. Certaines personnes constatent une amélioration nette en dormant mieux ou en s’accordant des pauses régulières dans la journée.
Pour limiter la transpiration, portez des chaussures respirantes en cuir ou tissu naturel, évitez les baskets en synthétique portées toute la journée. Alternez plusieurs paires pour qu’elles sèchent complètement entre deux utilisations. Privilégiez les chaussettes en coton ou bambou, changez-les dès qu’elles sont humides. Aérez vos pieds dès que possible, notamment le soir. Au travail, si vous portez des gants, demandez des modèles adaptés et faites des pauses sans gants pour laisser respirer vos mains.
Vivre avec une dyshidrose visible : impact psychologique et soutien possible
Lorsque les mains sont atteintes, le regard des autres ou la gêne à serrer la main peuvent peser au quotidien. Certaines personnes évitent les activités sociales ou professionnelles qui exposent leurs mains. Cette gêne peut progressivement retentir sur l’estime de soi et l’humeur.
Parler du diagnostic à votre entourage proche et à votre employeur, quand c’est pertinent, aide à lever certains malentendus. Expliquer simplement qu’il s’agit d’une maladie de peau non contagieuse rassure souvent. En cas de retentissement important sur le moral, un accompagnement psychologique peut apporter un réel soutien. Des associations de patients comme l’Association Française de l’Eczéma proposent des groupes de parole, des forums et des ressources pour échanger avec d’autres personnes confrontées aux mêmes difficultés.
La dyshidrose, bien que chronique et parfois décourageante, se contrôle mieux avec une approche globale associant traitements médicaux adaptés, soins quotidiens rigoureux et ajustements du mode de vie. En identifiant vos facteurs déclenchants personnels et en maintenant une routine protectrice, vous pouvez réduire significativement la fréquence et l’intensité des poussées, et retrouver une meilleure qualité de vie.



